KERATOKONUS
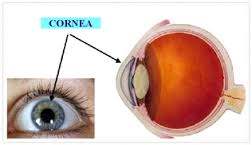
Kornea, gözün en ön kısmında yer alan saydam ve eğimli bir dokudur. Bu doku gözün en kuvvetli odaklayıcı kırıcı ortamıdır. Kornea kırıcılık özelliği sayesinde dış ortamdan gelen ışığın retinaya odaklanmasını sağlar. Kornea saydam ve damarsız yapıdadır.
Keratokonus genellikle her iki gözü etkileyen ve sıklıkla da asimetrik, enflamatuar olmayan, kornea doku bozulması, dikleşmesi, kornea tepesinin incelmesi ve öne çıkması ile karakterize kornea hastalığıdır. Enflamatuar olmaması sebebi ile korneada iltihaplanma veya damarlanma olmaz. Keratokonus yunancadan kornea (kerato) ve tepe (conus) kelimelerinden oluşmuştur. Korneanın bu yapısal bozukluğu, görme kalitesini bozan astigmatizm ve miyopi ile sonuçlanmaktadır. Keratokonusun başlangıcı kademelidir ve genellikle belirtiler genç yaşlarda ortaya çıkar. Genellikle başlangıç yaşı 15-17'dir. Çoğunlukla 2 gözde gelişir, fakat asimetrik seyir gösterse de (bir göz daha fazla etkilenir) başlangıç vakalarda tek gözde de bulanabilir. Hastalık tipik olarak yıllarca ilerleme gösterir daha sonra ise durağan hale gelir. Keratokonus genellikle 30'lu veya 40'lı yıllarda duraklama gösterse de bazen başlangıç veya durma yaşı farklı olabilir.
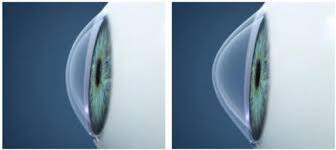
Normal kornea Keratokonus kornea
Görülme Sıklığı
Keratokonusun kademeli başlangıç göstermesi ve hafif vakaların genellikle teşhis edilmemesi gerçek sıklığın tahmin edilmesini zorlaştırmaktadır. Keratokonusun sıklığı bölgelere göre değişim gösterse de en sağlam veriler Amerika Birleşik Devletleri'nde mevcuttur ve tahmin edilen sıklık 100 000 insanda 54.5 dir. Yani 100 000 sağlıklı populasyonun 54.5'inde keratonus gelişmektedir. Çalışmalarda bu oran 100 000'de 230'a kadar değismektedir. Bir çalışmada keratokonusun erkeklerde daha sık görüldüğü bildirilmiştir. Gene erkelerde en sık ortaya çıkma yaşı 15 ve 24 arası kadınlarda ise 25 ve 34 arası olduğu gösterilmiştir. Ancak Türkiye'de de güneşli iklim, polenlerin fazla olması ve genç nüfusun fazla olması nedeniyle görülme sıklığı 2000-2500'te 1 dir ve diğer ülkelere göre daha sıktır. Bu coğrafi bölgede keratokonusa eşlik edebilen alerjik göz hastalıklarına da daha sık rastlanılmaktadır.
KERATOKONUS NEDENLERİ
Tam nedeni bilinmemekle birlikte yapılan bilimsel araştırmalara dayanarak genetik, çevresel ve hormonal nedenler keratokonusun gelişiminden sorumlu tutulmaktadır.
1-GENETİK: Pozitif aile hikayesi %6-%23 olarak bildirilmiştir. Aslında hafif keratokonus vakalarının çoğunlukla aile fertleri arasında tespit edilmemiş olması, gerçek kalıtım sıklığını eksik göstermektedir. Keratokonus saptanması halinde diğer aile fertlerinin de keratokonus taramasından geçmesinde yarar vardır.
2- ÇEVRESEL FAKTÖRLER:
>Göz Ovuşturma, gözde küçük travmalar oluşturur.
>Allerji; Keratokonuslu hastaların çoğunda allerji, göz kaşıma ve ovuşturma hikayesi vardır. Genel populasyonda bakıldığı zaman keratokonus hastalığı olanlarda ayrıca saman nezlesi, allerjik ürtiker, allerjik astım bulunması da yaygındır.
3-HORMONAL NEDENLER:
Hormonal değişimlerin de keratokonusu tetiklediği düşüncesi yaygındır. Bunun nedeni Keratokonusun genellikle buluğ çağında başlaması veya hamilelikte artış göstermesi ile açıklanmaya çalışılmaktadır.
KERATOKONUS BELİRTİLERİ
-Erken dönemde görme bulanıklaşır, sık sık gözlük dereceleri değişir
-Işığa hassasiyet artar
-Gece ışıklarda dağılma uzama (glare)
-Hafif batma hissi
-Başağrısı, göz ağrısı
İlerleyen dönemde ise;
-Gece görüşünde azalma
-Uzak görüş bulanıklığının artması
-Gözlükle bile kötü görme
KERATOKONUSTA TANI
Keratokonusta hiç bir zaman tam körlük gelişmez. Genellikle hafif keratokonus vakalarında her hangi bir belirtiye rastlanılmaz. Orta ve ileri derece keratokonus vakalarında göz hekimi aşağıdaki kornea bulgularına rastlayabilir.
Koni biçiminde öne çıkma - İlerlemiş keratokonuslarda bu görünüm biomikroskopla veya hasta aşağı bakarken çıplak gözle kolaylıkla fark edilmektedir (Munson işareti).
Korneada İncelme
Korneada Demir birikintileri
Vogt çizgileri (Derin korneada vertikal çizgiler)
Skarlaşma (Apikal skar)
Bazen aşırı dikleşme ve incelme kornea derin katlarında çatlama ve göz içi sıvısının kornea içine girmesi ve ödem sonucunda şişmiş ve bulanık kornea oluşumuna sebep olmaktadır (Hidrops bak Sekil ). Ödem haftalar veya aylarca sürebilmekte ve yerine skar bırakarak kaybolmaktadir. Korneal hidrops keratoplasti için bir endikasyon oluşturmaz, hatta ortaya çıkmış skar korneayı düzleştirerek kontakt lens kullanımını kolaylaştırabilmektedir.
TOPOGRAFİ
Erken dönemlerde yukarıda sayılan bulguların hiçbiri olmayabilir. Ancak TOPOGRAFİ (Korneal Haritalar) en erken dönemlerde bile tanı konmasına yardımcı olur.
Ayırıcı Tanı
Keratokonus korneanın diğer incelme ile kendini gösteren ektatik hastalıklardan ayırımı yapılmalıdır. Bunlar pellusid marjinal dejenerasyon, Terrien marjinal dejenerasyonu ve keratoglobustur. Bazen kontakt lens kullanımı sonrası lense bağlı korneada ortaya çıkabilecek düzensizlikler de (Contact lens warpage) yanlışlıkla keratokonusla karıştırılabilmektedir. Geçirilmiş kornea enfeksiyonlar ve kuru gözlerde de keratokonusa benzer topografik görünüm olabilir.
KERATKONUS TEDAVİ YÖNTEMLERİ
Tedavi hastalığın derecesine bağlı olarak değişmektedir. Önce mikrotravmalara ve göz ovuşturmalarına sebebiyet verecek allerjik konjunktivit, kuru göz gibi altta yatan göz bozuklukları tedavi edilmelidir. Hastaların göz ovuşturmaları önlenmelidir. Allerjik göz lens toleransını da düşürmektedir.
TEDAVİ YÖNTEMLERİ
1- KONTAKT LENSLER
2- KORNEAL HALKALAR
3- ÇAPRAZ BAĞLAMA (CROSS_LINKING) TEDAVİSİ
4- TOPOGRAFİ EŞLİKLİ EXCİMER LAZER+ÇAPRAZ BAĞLAMA
5- KORNEA NAKLİ
Sert kontakt lensler tedavide başlıca basamaktır. Çok erken dönemlerde gözlük görme bozukluğunun düzeltilmesinde yeterli olsada hastalığın ilerlemesi ile ortaya çıkan duzensiz astigmatı düzeltmede sert lenslere ihtiyaç duyulur. Genellikle hastaların büyük çoğunluğu sert lenslerden fayda görür. Ancak keratokonuslarda kontakt lens ayarlama karmaşıktır. Genellikle hastalar zaman içinde sert lenslere alışabilmektedir.
1- KONTAKT LENSLER: Keratokonusun en belirgin özelliği gözlükle net görememektir. Bu aşamada daha iyi görebilmek için lens kullanmak gerekir.
Farklı tipte lensler kullanılmaktadır.
A. Yumuşak keratokonus lensleri,
B. Standart gaz geçirgen keratokonus lensleri,
C. Hibrid keratokonus lensleri,
D. Skleral keratokonus lensleri,
A. Yumuşak Lens: Keratokonus için geliştirilmiş özel lenslerdir. Genellikle silikon hidrojel matreyalden yapılır. Kullanımı kolay ve rahattır. Ancak ileri keratokonuslu gözde yumuşak lensler istenen görme derecesini sağlamayabilir.
B. Standart gaz geçirgen keratokonus lensleri
Sert kontakt lensler tedavide başlıca basamaktır. Çok erken dönemlerde gözlük görme bozukluğunun düzeltilmesinde yeterli olsada hastalığın ilerlemesi ile ortaya çıkan düzensiz astigmatı düzeltmede sert lenslere ihtiyaç duyulur. Genellikle hastaların büyük çoğunluğu sert lenslerden fayda görür. Ancak keratokonuslarda kontakt lens ayarlama karmaşıktır. Genellikle hastalar zaman içinde sert lenslere alışabilmektedir.
- Keratokonuslu hastaların tedavisinde ilk tercih edilen lenslerdir. Farklı dizayn edilmiş gazgeçirgen lensler vardır. Materyalin sert olması, güneş ve tozdan etkilenmeleri nedeniyle bazı hastalar bunları kullanmakta sorun yaşar ve bu lensleri kullanmayı reddeder.
- Enfeksiyon, göz kuruluğu veya allerjiye yol açma riski çok azdır.
- Görüntü kalitesi iyidir.
- Sık sık değiştirilmelerine gerek yoktur, diğer lenslere göre çok daha az mali yük getirirler.
- Sert lenslere bağlı ciddi komplikasyonlar azdır. Karşılaşılan sorunlar; kornea abrazyonu (aşınma), apikal skar (kornea merkezinde iz), damarlanma, lense bağlı rahatsızlık ve lensin yeterli sürede kornea üzerinde durmamasıdır. Kontakt lenslerin doğru ayarlanması önemlidir, aksi takdirde kornea da tahribat ve keratokonusta ilerleme olmaktadır.
Piggy-back lens uygulaması:
• Yumuşak lenslerin üzerine, gaz geçirgen lenslerin takılmasıdır. Sert lens kullanım zorluğu çekenlere uygulanır.
• Alttaki yumuşak lens yastık görevi yapar.
• Bu yöntem ile keratokonus hastalarında lensin neden olduğu rahatsızlık hissi azalır, kullanım kolaylığı sağlanır.
C. HİBRİD LENSLER
Kenarları yumuşak ortası sert materyalden üretilirler
• Kenarları yumuşak olduğu için konforludur.
• Çok büyük olup içine serum doldurularak takılırlar. Bu da bazı hastalarda takıp çıkarma sorununa yol açar.
• Her 6-8 ayda bir değişmeleri gerekir.
• Fiyatı yüksek lenslerdir.
D- SKLERAL LENSLER
. Büyük, sert lenslerdir.
.Kornea cerrahisi geçirmiş gözlere (nakil, korneal halka veya lasik gibi)
.Sert lens kullanamayan gözlere uygulanan lenslerdir.
Büyüklüğü korkutsa da kornea dşındaki gözün beyaz sklera tabakasına oturduğundan konforlu ve korneayı tahriş etmeyen lenslerdir.
.Enfeksiyon riski azfır
.Düşme riski yoktur.
.2-3 yıl değiştirilmeleri gerekmez.
2-KORNEAL HALKALAR
Kontakt lens kullanamayan ve görme aksı saydam olan (skar bulunmayan) hastalarda kornea içine halkalar yerleştirilmesidir. Bunlar şeffaf, kornea içine yerleştirilen, yarımay şeklinde 2 plastik halkadan oluşur. Kornea içi halkalar hafif ve orta şiddette keratokonuslarda etkilidir. Bunun için önce kornea içinde femtosaniye lazerle bir tünel oluşturulur daha sonra korneayı düzleştirmesi için 1 veya 2 adet yarimay şeklindeki halka parçaları tünel içine yerleştirilir.
Gözbebeğine yakın olanlar (Keraring,Ferrara Ring) veya uzak yerleştirilenler (INTACS SK) gibi farklı tipleri vardır. Gözbebeğine yakın olanlar gündüz görmeyi çok daha iyi düzeltmelerine rağmen gece görüşünü bozarlar.
Kornea Ici Halkalar keratokonus hastalığının yol açtığı sivriliği korneayı gererek azaltır. Bu işlem geri dönüşümlüdür, halkalar istenilen zaman kolaylıkla korneadan çıkarılabilmektedir. Kornea içi halkaların ortalama başarı oranını daha basit olması itabari ile ''2 kuralı'' ile ifade etmek mümkündür. Yani, halkalar ortalama olarak astigmatta 2 sıra düşüş, keratometride 2 sıra azalma, düzeltilmemiş ve en iyi düzeltilmiş görme keskinliğinde 2 sıra düzeltme yapmaktadır. Halkaların başarı oranları kısıtlı kalabilmektedir. Bu sebeple halka implantasyonu sonrası hastalar yine de gözlük veya sert lenslere devam edebilirler.
VİDEO: NARRATED CORNEAL INSERTS
KORNEAL HALKA RİSKLERİ ve Yan Etkileri:
-Enfeksiyon
-Geçmeyen sürekli ağrı
-Halkanın yer değiştirmesi, ucunun korneayı yırtması
Bu durumlarda halka çıkarılır.
3-ÇAPRAZ BAĞLAMA- KORNEAL CROSS LİNKİNG TEDAVİSİ
2003 yılından beri tüm dünyada ve kliniğimizde keratokonus hastalığını durdurmak için uygulanan bir yöntemdir.
Kontakt Lensler keratokonuslarda görmeyi artırsa da keratokonusun ilerlemesini durduramamaktadır. Hatta bazen kontakt lensler mikrotravmalara neden olmakta ve keratokonusun ilerlemesine yol açmaktadır. CrossLinking yönteminde riboflavin (Vitamin B2) damlası ve Ultraviyole A ışını(UV-A 370nm) kullanılmaktadir. Bu yöntem korneanın doğal bağlarını oluşturan kollajen çapraz bağları artırmaktadır. UV ışına bağlı olarak apoptozis (hücre ölümü) gelişmekte ve ölü hücreler yerini daha sağlıklı hücrelere bırakmaktadır. Kabaca anlatmak gerekirse hastalıklı hücreler ortadan kaldırılarak yeni ve daha sağlıklı hücrelerin oluşumuna olanak sağlanılmaktadır. Tedavi sonunda daha ince fakat daha güçlü kornea elde edilmiş olmaktadır.
Korneal Crosslinking tedavisinin farklı şekillerde uygulaması vardır.
1- Standart Tedavi:
-Riboflavin damlasının korneal katlara geçmesini sağlamak için önce korneanın yüzey epitel tabakası alkol yardımı veya excimer lazer ile kaldırılır.
-30 dakika boyunca 3 dakikada bir riboflavin damlası damlatılır, kornea riboflavinle doyurulur.
-30 dakika boyunca özel aleti ile ultraviyole ışığı göze tutulur.(3mW/cm²)
- Hızlandırılmış Crosslinking: Burada korneaya 30 dakika yerine 10 dakika süreyle enerjisi artılımış UVA kullanılır. Sonuçların aynı olduğunu bildiren birçok çalışma vardır.
-Korneayı korumak ve iyileşmeyi hızlandırmak için yumuşak kontakt lens konur.
-Ertesi gün ve kontakt lensi çıkarmak üzere 4. gün hasta kontrole çağrılır.
-1 hafta antibiotikli, 1 ay kortizonlu damlalar kullanılır.
-İlk gün ağrı, yanma, batma sulanma olacaktır.
2- İnce Korneaya Crosslinking
Standart tedavide kornea kalınlığının en az 400 mikron olma zorunluluğu vardır. Daha ince kornealarda hipotonik riboflavin solusyonları kullanılarak kornea şişirilir ve kalınlık 400 mikrona eriştikten sonra ultraviyole ışınları uygulanır.
3- Transepitelyal-Epitel Kaldırılmadan Korneal Çapraz Bağlama
Epiteli kaldırmadan, korneaya geçen özel riboflavin solusyonu kullanılarak yapılır.
Avantajları:
- -Ağrısızdır
- -Epitel kaldırılmadığı için enfeksiyon riski yoktur
- -Epitelin iyileşme veya geç iyileşmesi gibi sorunlar yoktur.
Ancak etkinliği halen tartışmalıdır.
Çapraz Bağlama tedavisinden sonra keratokonusun ilerlemesi %90-95 durur. Ancak görme seviyesi aynı kalır. Bazen görme keskinliğinde 1-2 sıra artış, astigmatta da 1-2 derece düşme gözlenebilir.
Çapraz bağlama tedavisinden sonra hastalar sert lenslerini kullanmaya devam edebilir veya sert lens kullanımına başlayabilir. Çapraz bağlama tedavisini INTACS gibi kornea içi halka implantasyonundan önce, sonra veya kombine olarak uygulamak da mümkündür. Keratokonusun ilerlemesini durdurmaya yönelik tek tedavi şekli crosslinkingdir (çapraz bağlama). Çok ileri keratokonus (K max > 64 D, kornea kalınlığı < 390µ) vakalarında pek faydası olmasa da (zaten çok ilerlemiş), hafif ve orta keratokonusu olan genç yaşlardakı hastalarda kullanımı önemlidir.
4- TOPOLAZER: Topografi- Eşlikli Excimer Lazer
Topografi Eşlikli Excimer Lazer yıllardır düzensiz kornea, yüksek astigmat, kornea nakli sonrası kullanılmaktadır. Önceler keratokonuslu gözlere lazer tedavisi durumu kötüleştireceğinden uygulanmamaktaydı. Ancak çapraz bağlama tedavisi ile güçlendirilmiş korneaya artık Topografi-Eşlikli Excimer Laser uygulanabilmektedir. Burada amaç kornea güçlendirilirken, korneadaki düzensiz görünümün de düzeltilmesidir.
Keratokonusta lazer uygulamaları başlangıçta önce çapraz bağlama 6 ay sonra lazer şeklinde idi.
Günümüzde 2 yöntem birlikte kullanılmaktadır.
5-KORNEA NAKLİ:Korneal Transplantasyon = Keratoplasti
Daha önce bahsettiğimiz keratokonus tedavi yöntemlerinde amaç kornea naklini geciktirmek vya bu cerrahiye ihtiyaç kalmamasını sağlamaktır.
Keratokonusta Kornea Nakli (Keratoplasti) kontakt lenslerle başarı sağlanamayan hastalarda başarı ile uygulanılmaktadır. Korneanin damarsiz yapısı bu yöntemin başarı şansını artırmaktatır. Bildirilen başarı yüzdesi bu cerrahide %93-%96 arasında degişmektedir. Keratokonus hastalarının yaklaşık %20'si hayatı süresince kornea nakline ihtiyaç duyar. Cerrahi tekniklerin gelişmesine rağmen ameliyat sonrasi görmenin duzelmesi 6 ay veya daha uzun sürmektedir. Dikişlerin çok uzun süre korneada bırakılması bu sürenin uzamasında en önemli etkendir.
Ameliyat endikasyonu, kontakt lenste başarısızlık, görmeyi etkileyen merkezi skar ve kontakt lense rağmen kötü görmedir. Ameliyattaki yüksek başarı şansına rağmen dikişlerin yüksek astigmat oluşturacağı ve görmeyi etkileyebileceği hastalar tarafından bilinmelidir. Dikişler genellikle birinci yılın sonunda astigmat etkisine göre alınırlar. Tüm dikişler alınsa bile %50 hastada belirgin miyop veya astigmat kalabilmektedir. Geride kalan miyop veya astigmat LASIK gibi excimer lazer prosedürleri veya arkuat keratotomi (kornea çizme) ile azaltılabilir. Bunun için tüm sütürlerin en az 6 ay oncesinden alınmasi gerekmektedir.
Kornea nakli keratokonus yanında kornea saydamlığının kaybolduğu
-Fuch's Distrofi gibi genetik hastalıklar
-Kaza veya yanık sonrası korneada skar oluşmamış gözler uygulanır.
-Göz ameliyatı sonrası korneada ödem gelişmesi
-Herpes (uçuk) sonrası korneada leke olması ve görüşü etkilemesi
-Kornea reddi gelişmesi
Kornea Nasıl Elde Edilir?
Cenazeden bağışlanan kornea alınırken önce saydamlığı, hepatit, HIV gibi hastalık olup olmadığı, bağışlayan kişinin hastalıkları, ölüm nedenleri incelenir. Daha sonra steril koşullarda kornea bankalarında saklanır. Her klinik hasta bilgileri ile birlikte bu kornea bankalarına başvurur.
AMELİYAT TEKNİKLERİ
1- Klasik Tam Kat Penetran Keratoplasti (PKP)
Kornea nakil ameliyatlarının %90'ı bu yöntemle yapılmaktadır. Hasta gözün korneası trepanla istenen büyüklükte kesilir ve alınır, yerine bağışlanan kornea yine istenen büyüklükte ayarlanarak konur ve bu yeni kornea dikişlerle sağlamlaştırılır.
Dikiş doktorun tercihine göre tek tek veya sürekli (kontinu) olabilir.
Hasta korneasının kesilmesi de doktorun tercihine göre makasla veya Femtosecond Laserle yapılır.
2- LAMELLER KERATOPLASTİ (LKP)
LKP de korneanın tamamı değil ön katmanları değiştirilir, arka kısımda olan Descemet zarı ve endotel katı yerinde bırakılır. Daha uzun süren bir operasyondur. Hem alıcı hem de vericinin korneasının katmanlarının ayrılması hassas bir tekniktir. Bu yöntemin avantajları dikişlerin çok daha erken alınabilmesi ve kornea reddi olasılığının daha az olmasıdır.
Kornea arka kısımlarının sağlam olduğu keratokonus ve bazı yüzeysel kornea bulanıklıklarında kullanılır.
3- Dikişsiz Kornea Nakli: Descemet's Stripping Automated Endothelial Keratoplasty (DSAEK)
Korneanın arka tabakasının verici kornea ile değiştirlmesidir. Fuchs Distrofisi gibi arka endotek tabakada sorun varsa kullanılan bir tekniktir. Verici kornea dokusunun iç kısmı özel bir aletle ayrıştırılır ve alıcıya nakledilir, yerinde kalması için gözün içine hava kabarcığı enjekte edilir. Avantajları iyileşme süresinin kısa olması, dikişlere ait risklerin olmaması, hastanın kırma kusurunun fazla değişmemesi yani astigmat oluşmamasıdır.
RİSKLERİ
-Kanama
-Katarakt gelişmesi
-Glokom: göz tansiyonu yükselmesi, operasyon sonrası hastalara grefon reddinin önlenmesi için uzun süre kortizonlu damlalar verilir. Bu da katarakt ve glokom gelişimine yol açabilir.
-Görme Kaybı: yüksek astigmata bağlı görme iyi olmayabilir ve operasyon sonrası yine lens ve gözlük kullanılması gerekebilir.
-Kornea ödemi-kornea (grefon) reddi: Kornea naklinden sonra red gelişme riski ilk 5 yılda %10-20 dir. 20 yılda ise bu oran % 56 dır.
Operasyon :
Kornea nakli operasyonu genellikle genel anestezi altında yapılmaktadır. Hastanın genel durumu anestezi için uygun değilse lokal anestezi ile de yapılabilir. Hasta hemen 1 gün sonra evine gidebilir. Antibiotikli ve steroidli damlalar kullanılır. Hasta belirli aralıklarla kontrollere çağrılır.
 Türkçe
Türkçe English
English
 German
German
 Spanish
Spanish